 Continuăm seria articolelor despre cancer prezentând date epidemiologice referitoare la cancerul uman. Epidemiologia este ştiinţa ce se ocupă cu studiul frecvenţei şi distribuţiei cancerului în populaţie în funcţie de sex, vârstă şi profesie.
Continuăm seria articolelor despre cancer prezentând date epidemiologice referitoare la cancerul uman. Epidemiologia este ştiinţa ce se ocupă cu studiul frecvenţei şi distribuţiei cancerului în populaţie în funcţie de sex, vârstă şi profesie.
De asemenea, epidemiologia studiază şi cu cauzele de apariţie sau factorii de risc. Epidemiologia cancerului a luat amploare abia în a doua jumătate a secolului XX după ce unele boli infecţioase (TBC) au înregistrat o scădere semnificativă a incidenţei şi a mortalităţii.
În general, epidemiologia studiază relaţia dintre boli şi populaţia umană, scopul ei fiind prevenţia şi controlul bolilor şi a problemelor de sănătate. Informaţiile obţinute prin studii epidemiologice sunt adesea folosite pentru a explica cauzele şi mecanismele unor boli, pentru a stabili riscul de apariţie al cancerului sau pot oferi date utile pentru a dezvolta proceduri preventive, programe de screening şi de sănătate publică. Iniţial, epidemiologia se ocupa doar cu studiul bolilor infecţioase, apoi a trecut şi la afecţiuni cronice.
Scurt istoric
Epidemiologia nu este o ştiinţă nouă, primele observaţii au fost făcute în 1713 de către medicul B. Ramazzini; acesta a observat frecvenţa crescută a cancerului mamar la femeile călugăriţe şi a asociat-o cu abstinenţa sexuală. În 1775, medicul englez P. Pott a remarcat o legătură între cancerul de scrot şi indivizii care în copilărie au fost ajutor de coşari. În 1844, R. Stern publică un raport efectuat în Verona, referitor la relaţia dintre cancerului de col uterin şi mamar cu viaţa sexuală a femeilor. Odată cu dezvoltarea medicinei, au fost făcute tot mai multe observaţii şi legături între factorii de mediu şi unele afecţiuni.
Epidemiologia cancerului
Cercetarea epidemiologică include mai multe etape:
- Demonstrarea variaţiilor în incidenţa geografică şi temporală a unei afecţiuni.
- Corelarea incidenţei unei boli într-o comunitate cu existenţa unor agenţi de mediu sau factori soci-economici predispozanţi.
- Compararea grupurilor de persoane cu şi fără cancer.
- Înlăturarea agenţilor suspecţi şi observarea rezultatelor.
Epidemiologia cancerului poate fi împărţită în trei categorii:
1. Epidemiologie descriptivă, studiază distribuţia cancerului în populaţie.
2. Epidemiologie analitică, studiază relaţia dintre factorii de mediu şi cancer.
3. Epidemiologie experimentală, verifică ipotezele elaborate de primele două categorii prin experimente pe animale, studii terapeutice sau observaţii clinice.
Epidemiologia descriptivă
Epidemiologia descriptivă urmăreşte diferite procese epidemiologice pe care le măsoară şi descrie. Se înregistrează cazurile şi se stabilesc posibile criterii de distribuţie a cancerului în populaţia studiată. Primele obiective epidemiologice au fost studierea persoanelor afectate de cancer, apoi incidenţa şi mortalitatea. După un timp, pe lista obiectivelor au intrat date despre eficienţa tratamentului sau despre rata supraviețuirii în timp. În general, se urmăresc trei categorii de informaţii: numărul persoanelor afectate de cancer, durata studierii (în general, un an) şi caracteristicile populaţiei studiate. Aceste date adunate şi prelucrate oferă informaţii în procente despre dinamica cancerului în timp: incidenţă, prevalenţă şi mortalitate.
Incidenţa cancerului. Incidenţa măsoară riscul (sau probabilitatea) de apariţie a cancerului şi compară datele obţinute între populaţii. Incidenţa este cel mai bun indicator al frecvenţei cancerului şi reprezintă numărul de cazuri noi ce apar într-o populaţie cu risc de boală într-o anumită perioadă de timp. În general se exprimă ca număr de cazuri la 100.000 de persoane. La copii, frecvenţa cancerului fiind mai rară, incidenţa se exprimă ca număr de cazuri la 1 milion de persoane.
Ratele de incidenţă standardizate cu vârsta ale tuturor tipurilor de cancer la sexul masculin (cu excepţia cancerului de piele non-melanic). Sursă: GLOBOCAN, 2008. 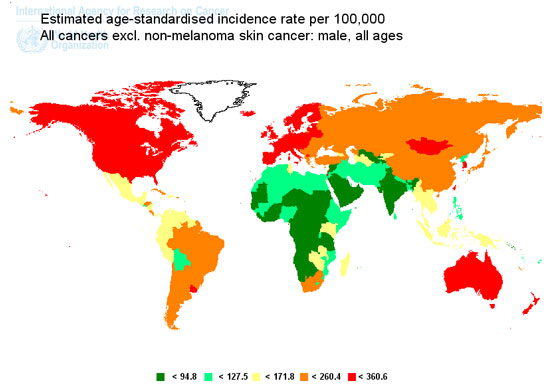
Ratele de incidenţă standardizate cu vârsta, ale tuturor tipurilor de cancer la sexul feminin (cu excepţia cancerului de piele non-melanic). Sursă GLOBOCAN 2008. 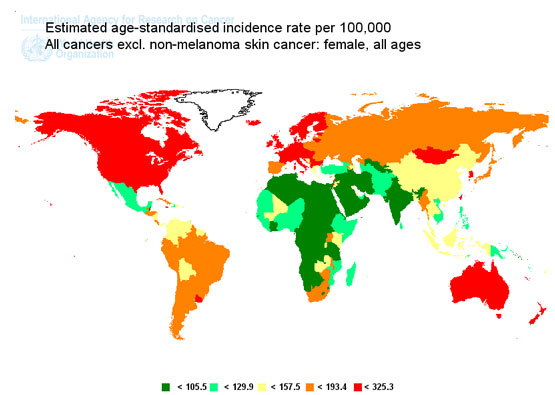
Prevalenţa cancerului. În general, prevalenţa reflectă răspândirea unei boli într-o populaţie la un moment dat, fiind utilizată pentru alocarea resurselor şi a serviciilor medicale. Prevalenţa creşte odată cu incidenţa şi cu durata bolii, şi descreşte cu mortalitatea şi cu ratele de vindecare. Tipurile de cancer cu mortalitate redusă, precum şi cele care permit prelungirea vieţii cu tratament reduc prevalenţa, dar cu costuri de îngrijire mai mari. Prevalenţa se calculează prin raportul dintre numărul total de cancere într-o populaţie, atât cazuri noi cât şi vechi, la populaţia totală în acel moment. Rezultatul se înmulțește cu 100.000.
Mortalitatea prin cancer. Datele privind mortalitatea prin cancer sunt obţinute din certificatele de deces obţinute de la medic, de aici reiese importanţa unui diagnostic corect. Rata de mortalitate este exprimată ca număr de decese prin cancer la 100.000 de persoane pe an.
Ratele de mortalitate standardizate cu vârsta, ale tuturor tipurilor de cancer la sexul masculin (cu excepţia cancerului de piele non-melanic). Sursă GLOBOCAN 2008. 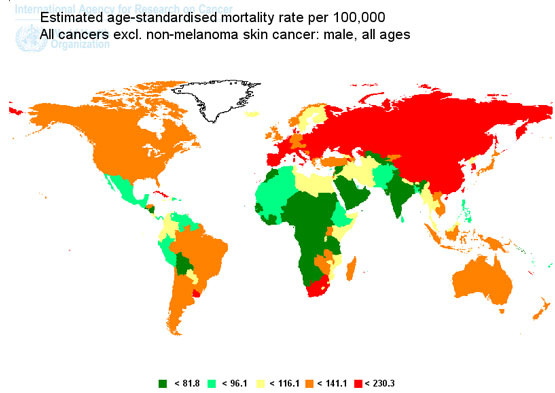
Ratele de mortalitate standardizate cu vârsta ale tuturor tipurilor de cancer la sexul feminin (cu excepţia cancerului de piele non-melanic). Sursă GLOBOCAN 2008. 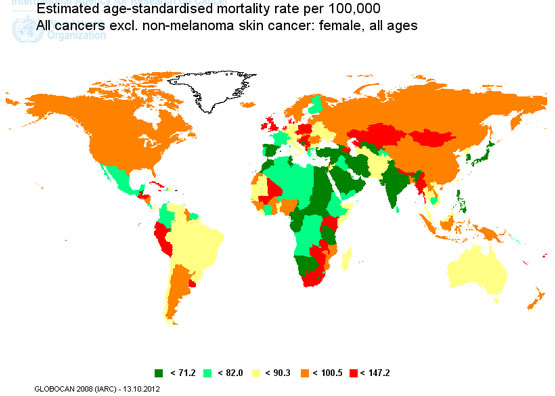
Creşterea numărului de decese prin cancer este dependentă de mai mulţi factori: creşterea populaţiei vârstnice, momentul diagnosticului sau tratamentul oncologic disponibil. Mortalitatea prin toate tipurile de cancer este mai crescută la sexul masculin deoarece există o incidenţă mai crescută a cancerelor cu curabilitate scăzută (cancer de plămân, de prostată, esofag sau stomac), comparativ cu femeile care dezvoltă mai frecvent tumori la sân sau uter, acestea fiind tipuri de cancer cu prognostic mai bun.
Calcularea ratei de mortalitate este utilă mai ales în cazul cancerelor cu prognostic nefavorabil, dar şi pentru a evalua efectul măsurilor de prevenţie şi depistare.
Cel mai fidel parametru pentru evoluţia numărului de cancere dintr-o populaţie este incidenţa.
Compararea indicilor de morbiditate şi de mortalitate
Indiferent de metoda utilizată, prelucrarea datelor se face ţinând cont de grupa de vârstă a populaţiei. Astfel se pot compara cu mai multă precizie indicatorii de morbiditate şi mortalitate prin cancer între diferite ţări, ţinând cont că speranţa de viaţă între două ţări poate varia şi cu 30 de ani. Trecând peste alte date tehnice, iată la ce concluzii au ajuns epidemiologii: cele mai frecvente cancere sunt cele bronho-pulmonare, colo-rectale, mamare şi de prostată (cei patru grei). Cancere mai puţin frecvente sunt cele de piele (cu excepţia melanomului malign), stomac, ficat, pancreas, vezică urinară, esofag, rinichi, col uterin şi ovar. Cele mai rare tipuri de cancer sunt cel de testicul, osos şi cerebral. Cancerul de testicul reprezintă aproximativ 2% din totalul neoplaziilor, dar este cel mai frecvent tip de cancer la adultul tânăr de sex masculin(cu vârsta cuprinsă între 15 şi 35 de ani).
Supraveţuirea
Informaţiile referitoare la supraviețuirea bolnavului cu cancer sunt esenţiale pentru a interpreta date ca variaţia rapotului dintre morbiditate şi mortalitate sau permit estimarea prevalenţei unui anumit tip de cancer în populaţie. Există mai multe tipuri de supraviețuire.
Supraviețuirea specifică ia în calcul doar decesele prin cancer, cele de altă natură (accidente, alte afecţiuni fără legătură cu cancerul) sau cazurile pierdute nu sunt luate în considerare.
Supraviețuirea la 5 ani, o expresie frecvent auzită, este utilizată pentru evaluarea eficacităţii unui tratament, atât la noi cât şi la nivel global. Un pacient este considerat vindecat de cancer atunci când riscul său de deces este la fel cu riscul oricărei alte persoane de acelaşi sex şi fără cancer din populaţia generală, astfel, de multe ori supraviețuirea la 5 ani este obiectivul tratamentului.
Supraviețuirea relativă este raportul dintre durata de viaţă a pacienţilor cu cancer şi durata de viaţă a populaţiei generale. De obicei raportul este mai mic de 1.
Riscul de cancer
Riscul de cancer în populaţia generală este definit ca probabilitatea unui individ să dezvolte cancer sau să moară de cancer la o anumită vârstă estimată. Definiţia poate fi uşor înţeleasă printr-un exemplu: riscul de a dezvolta cancer bronho-pulmonar la bărbaţii din SUA, este de 7,7%, ceea ce înseamnă 1 din 13 bărbaţi pentru perioada de vârstă calculată.
Rata de risc este cumulativă, adică se obţine prin sumarea ratelor specifice pentru fiecare vârstă, de obicei pentru intervale de 5 ani, de la naştere şi până la 74 de ani. De exemplu, ratele cumulative de risc pentru toate tipurile de cancer, la bărbaţi şi la femei, sunt cuprinse între 10 – 12% în India şi 35 – 40% în Canada. În general, una din trei persoane prezintă riscul de a dezvolta un tip de cancer (excepţia sunt cancerele cutanate) în ţările dezvoltate şi înainte de a împlini vârsta de 75 de ani.
Studiile descriptive analizează distribuţia cancerelor în populaţie. Pentru a realiza acest lucru, se utilizează trei parametri: persoana, timpul şi locul, explicaţi în cele ce urmează.
Caracteristicile de persoană includ variaţiile individuale: vârstă, sex sau rasă.
Vârsta reprezintă cel mai important factor pentru riscul de apariţie al cancerului. Pentru „cei patru grei” ai cancerului (de plămân, colon, prostată şi sân) rata de incidenţă creşte de-a lungul vieţii, acest lucru fiind explicat prin expunerea de lungă durată la carcinogenii din mediul extern. Deşi cancerul poate apărea la orice vârstă, este considerat a fi o boală a vârstnicului. Aceste caracteristici nu se aplică pentru toate tipurile de cancer. Cancerul de testicul are un maxim de incidenţă la vârsta de 20 – 34 de ani, leucemia acută limfoblastică este mai frecventă la copiii de 3 – 5 ani.
Sexul este o altă componentă inclusă în variaţiile individuale. Statistic, rata de incidenţă şi de mortalitate specifice vârstei sunt mai mari la sexul masculin decât la sexul feminin. Singurele excepţii de la această regulă sunt explicate prin expunerea caracteristică la anumiţi carcinogeni în funcţie de sex, dar numărul de cancere mai mare la bărbaţi fată de femei nu poate fi încă explicat. Incidenţa cancerului bronho-pulmonar la femei a crescut cu 73% în ultimii 30 de ani. Acest lucru se explică prin preluarea obiceiului de a fuma de la bărbaţi, în multe regiuni ale lumii.
Diferenţele semnificative în incidenţa sau mortalitatea cancerului între diferite regiuni de pe glob, au inclus rasa şi etnia printre variaţiile individuale. Deşi, aceste diferenţe se datorează mai probabil factorilor socio-economici regionali, decât diferenţelor genetice. Datele statistice au arătat că mortalitatea prin toate tipurile de cancer este cu 30% mai mare pentru rasa albă comparativ cu negrii şi dublă comparativ cu asiaticii. În schimb, negrii au o incidenţă mai mare pentru cancerul de prostată, esofag, laringe şi pancreas decât populaţia albă. Mortalitatea prin cancer gastric şi hepatic este mult crescută în Japonia, iar pentru cancerul de colon şi mamar este mult redusă comparativ cu restul lumii. O posibilă explicaţie ar fi consumul de peşte afumat în cantitate mare sau alte condiţii soci-economice decât diferenţa de culoare, deoarece emigranţii japonezi în SUA au prezentat la a doua generaţie profile de incidenţă asemănătoare cu populaţia nativă. Deci riscul de cancer depinde mai puţin de rasă şi etnie, si mai mult de condiţiile socio-economice din regiune (stil de viaţă, obiceiuri alimentare, activitate fizică).
Caracteristici de loc sau variaţiile geografice ale cancerului
Fiecare tip de cancer are o distribuţie geografică particulară. De exemplu este mai frecvent la bărbaţii albi din America de Nord (109 cazuri la 100.000 loc) comparativ cu bărbaţii din India (15,7 cazuri la 100.000 loc), deşi India are o rată a fumatului în continuă creştere. Cancerul de stomac este mai frecvent în Japonia (79,6%ooo) comparativ cu India (8,9%ooo). Cancerul de sân are o incidenţă mai crescută în Europa şi în America de Nord comparativ cu Japonia, iar cancerul esofagian are poate cea mai mare variaţie geografică cu 200%ooo cazuri la femei şi 165%ooo cazuri la bărbaţi în regiunea Mării Caspice din Iran fată de 0,2%ooo cazuri la femei şi 1,2%ooo cazuri la bărbaţi în judeţul Cluj din România.
În general, se apreciază că în fiecare an mor prin cancer peste 7,6 milioane de persoane (în 2007), iar în 2020 numărul deceselor prin cancer va fi de peste 16 milioane, datorită creșterii speranţei de viaţă la nivel global, dar şi preluării de către ţările în curs de dezvoltare a unor obiceiuri de la ţările puternic industrializate (fumatul, alimentaţia de tip fast-food sau sedentarismul)
Caracteristici de timp sau variaţiile temporale
Incidenţa şi mortalitatea unui tip de cancer variază în timp. Mortalitatea prin cancer bronho-pulmonar a crescut probabil cel mai mult în ultimii zeci de ani, cu 185% la bărbaţi şi 239% la femei. Mortalitatea prin cancer colo-rectal la bărbaţi a rămas stabilă, iar în unele regiuni a scăzut la sexul feminin. Una dintre cele mai vizibile scăderi a fost în cazul cancerului de col uterin; mortalitatea prin acest tip de cancer s-a redus cu mai mult de 50% datorită dezvoltării metodelor de diagnostic precoce, acelaşi lucru fiind valabil şi pentru cancerul de stomac, mai ales că în industria alimentară au fost introduse reguli mai stricte şi au fost eliminate unele substanţe carcinogene.
În ultimii ani numărul persoanelor diagnosticate şi vindecate de cancer a crescut. Pentru o speranţă de viaţă normală, rata de supraviețuire relativă pentru toate tipurile de cancer este de 64%, acest progres este datorat apariţiei unor tehnici de diagnostic şi de tratament mai bune şi mai eficiente.
Epidemiologia analitică a cancerului
Incidenţa diferită a cancerului în lume, modificarea ei în timp sau faptul că emigranţii din ţări cu risc de cancer scăzut au atins riscul de cancer din ţările unde au ajuns a dus la apariţia epidemiologiei analitice a cancerului şi a întărit ideea conform căreia cancerele apar ca o consecinţă a factorilor de mediu (agenţi carcinogeni fizici, chimici şi biologici) asupra individului. Se estimează că până la 40% din numărul total de cancere din lume poate fi prevenit prin evitarea unor agenţi carcinogeni din mediu şi modificarea unor factori de risc.
Epidemiologia analitică s-a dezvoltat rapid abia după cel de-al doilea război mondial, în 1950 (când Londra era acoperită de un smog toxic) au apărut primele informaţii ce au demonstrat asocierea dintre fumat şi incidenţa cancerului bronho-pulmonar, prin efectuarea de studii de tip caz-control.
Cancerul în prezent
Evoluţia cancerului în Europa
Pe continentul european există diferenţe între incidenţa şi mortalitatea generală sau specifică de organ prin cancer. Aproximativ 30% din numărul de noi cazuri de cancer şi 25% din totalul deceselor prin cancer provin din Europa. Din numărul total de „cancere europene” circa 60% apar în ţările cu nivel mediu şi scăzut de economie. În 2006, în Europa au fost aproximativ 3.191.000 cazuri noi de cancer (fără cancerele cutanate non-melanice) şi 1.703.000 decese prin cancer.
Cele mai frecvente forme de cancer sunt cancerul de sân 13,5% din total, colo-rectal 12,9%, bronho-pulmonar 12,1% şi de prostată. Cea mai frecventă cauză de deces prin cancer s-a datorat cancerului de tip bronho-pulmonar cu 19,7% din totalul deceselor, urmat de cancerul colo-rectal cu 12,2%, mamar cu 7,7% şi gastric cu 6,9%. Se estimează că în anul 2015, numărul de decese prin cancer va creşte în Europa cu 1,4 milioane.
Ratele de mortalitate din Europa sunt mai crescute pentru un număr de ţări din centrul şi estul continentului, deşi ratele de incidenţă sunt mai scăzute. Pentru a explica acest fenomen s-au propus două ipoteze: în aceste regiuni datorită unor factor de mediu şi/sau endogeni cancerele sunt mult mai agresive sau în aceste regiuni diagnosticarea se face tardiv, în ultimele stadii de boală. Ţările din centru şi est contrastează cu ţările din restul comunităţii europene (U.E.) la rata mortalităţii prin cancer: în vest mortalitatea este în scădere, iar în majoritatea ţărilor est-europene rata este în creştere.
Datele pe sexe s-au schimbat în ultimii ani, astfel cel mai frecvent tip de cancer printre bărbaţi este cel de prostată, cancerul bronho-pulmonar trecând pe locul doi, iar cancerul colo-rectal pe locul al treilea. În schimb, la femei cancerul mamar este cel mai frecvent, urmat de colo-rectal şi uterin.
Incidenţa cazurilor de cancer în Europa Occidentală (fără cancerul cutanat non-melanic) în anul 2008. Sursa: GLOBOCAN 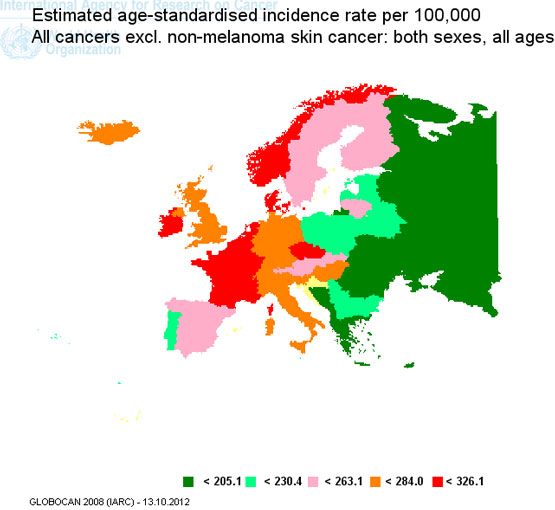
Incidenţă şi mortalitate prin cancer în câteva ţări europene (fără cancerul cutanat non-melanic) în anul 2008. Sursa: GLOBOCAN 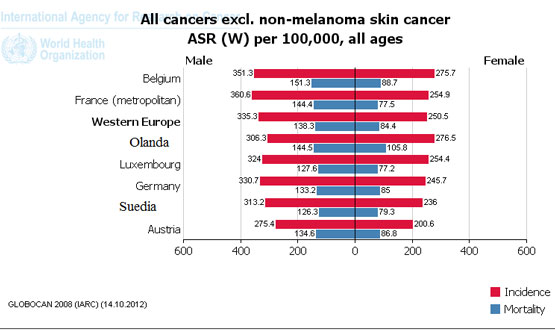
Epidemiologia cancerului în România
Incidenţa şi prevalenţa cancerului în România este sub media europeană. Excepţie face cancerul de col uterin, aflat printre primele locuri la nivel european cu 30 de cazuri noi la 100.000 de femei. Aceste cifre se datorează lipsei unor programe eficiente de screening naţional.
În 2005, cancerul avea o prevalenţă de 1,6%ooo sau 354.572, dintre care 4467 au fost copii cu vârsta mai mică de 14 ani. În fiecare an, în România apar 60.000 de cazuri noi de cancer, dintre care 165 vor fi diagnosticate la copii mai mici de 14 ani. În ultimele decenii, România a înregistrat câteva schimbări în rata mortalităţii prin cancer: 38.000 de decese (aproximativ 13% din numărul total) ce au crescut rapid în fiecare an, pentru ca acum mortalitatea prin cancer să fie pe locul doi la noi în ţară, după bolile cardio-vasculare.
Principalele tipuri de cancer care apar la bărbaţi sunt cancerul de plămân, colo-rectal, de stomac şi prostată, iar la sexul feminin sunt cancerul de sân, col uterin, colon şi de rect. Numărul de cazuri noi de cancer diagnosticate la femeie este de 51,2%, iar bărbaţii restul de 49,8%.
În ultimii ani mortalitatea prin cancer este într-o continuă creştere, mai vizibil în mediul urban datorită scăderii mortalităţii generale şi creşterii duratei de viaţă a populaţiei, precizării cu o mai multă acurateţe a cauzei de deces şi datorită stilului de viaţă şi a condiţiilor de muncă.
Tabel cu incidenţa diferitelor tipuri de cancer la ambele sexe în România, în anul 2008. Sursa GLOBOCAN
|
Tipuri de cancer |
70262 |
|
Plămân |
10384 |
|
Colo-rectal |
8696 |
|
Sân |
7929 |
|
Stomac |
4001 |
|
Prostată |
3620 |
|
Cervix uterin |
3402 |
|
Vezică urinară |
3112 |
|
Pancreas |
2866 |
|
Ficat |
1971 |
|
Creier şi sistem nervos |
1788 |
|
Ovar |
1686 |
|
Buze şi cavitate orală |
1556 |
|
Leucemie |
1532 |
|
Rinichi |
1446 |
|
Laringe |
1427 |
|
Non-Hodgkin lymphoma |
1392 |
|
Faringe |
1217 |
|
Corpus uterin |
1208 |
|
Melanom al pielii |
903 |
|
Esofag |
681 |
|
Vezică biliară |
648 |
|
Tiroidă |
615 |
|
Melanom multiplu |
540 |
|
Nasopharynx |
271 |
|
Hodgkin lymphoma |
242 |
|
Testis |
219 |
Tabel cu mortalitatea prin cancer în România, la ambele sexe, în anul 2008. Sursa GLOBOCAN
|
Cancer |
Numbers |
|
Toate tipurile de cancer cu excepţia cancerului cutanat non-melanic |
46301 |
|
Plămân |
9427 |
|
Colo-rectal |
5178 |
|
Stomac |
3819 |
|
Sân |
3101 |
|
Ficat |
2686 |
|
Pancreas |
2619 |
|
Cervix uteri |
2005 |
|
Prostată |
1757 |
|
Creier şi sistem nervos |
1463 |
|
Vezică urinară |
1392 |
|
Leucemie |
1246 |
|
Laringe |
1002 |
|
Ovar |
981 |
|
Faringe |
951 |
|
Buze şi cavitate bucală |
841 |
|
Rinichi |
756 |
|
Non-Hodgkin lymphoma |
720 |
|
Esofag |
644 |
|
Vezică biliară |
448 |
|
Corp uterin |
388 |
|
Melanom |
342 |
|
Mielom multiplu |
297 |
|
Nasofaringe |
171 |
|
Hodgkin lymphoma |
144 |
|
Tiroidă |
133 |
|
Testicul |
59 |
Tabel cu prevalenţa cancerului în populaţia adultă din România (15 – 75 de ani). Sursa GLOBOCAN
|
Cancer |
Incidenţă |
Prevalenţă* |
||
|
la 1 an |
la 3 ani |
la 5 ani |
||
|
Toate tipurile de cancer cu excepţia cancerului cutanat non-melanic |
69885 |
45277 |
109221 |
155860 |
|
Plămân |
10384 |
4731 |
8859 |
10729 |
|
Colo-rectal |
8696 |
6169 |
14634 |
20481 |
|
Sân |
7929 |
7012 |
19248 |
29473 |
|
Stomac |
4001 |
1745 |
3629 |
4756 |
|
Prostată |
3620 |
2988 |
7553 |
10840 |
|
Cervix uteri |
3402 |
2899 |
7703 |
11623 |
|
Vezică urinară |
3112 |
2459 |
6253 |
9160 |
|
Pancreas |
2866 |
630 |
1153 |
1417 |
|
Ficat |
1968 |
685 |
1320 |
1658 |
|
Creier şi sistem nervos |
1716 |
732 |
1595 |
2129 |
|
Ovar |
1684 |
1163 |
2745 |
3806 |
|
Buză şi cavitate bucală |
1556 |
1075 |
2438 |
3283 |
|
Leucemie |
1452 |
900 |
2141 |
3035 |
|
Rinichi |
1436 |
1033 |
2666 |
3999 |
|
Laringe |
1427 |
1124 |
2810 |
4058 |
|
Non-Hodgkin lymphoma |
1368 |
930 |
2317 |
3372 |
|
Faringe |
1215 |
807 |
1779 |
2379 |
|
Corpus uterin |
1208 |
1067 |
2947 |
4571 |
|
Melanom cutant |
901 |
757 |
2057 |
3131 |
|
Esofag |
681 |
222 |
409 |
501 |
|
Vezică biliară |
648 |
185 |
376 |
488 |
|
Tiroidă |
610 |
502 |
1435 |
2319 |
|
Mielom multiplu |
540 |
379 |
856 |
1139 |
|
Nasofaringe |
265 |
185 |
459 |
664 |
|
Testicul |
219 |
214 |
628 |
1026 |
|
Hodgkin lymphoma |
208 |
153 |
403 |
619 |
Prevalenţă* - la un unu, trei, respectiv cinci ani de la diagnostic.
Tabel cu estimarea mortalităţii prin toate tipurile de cancer (cu excepţia cancerului cutanat non-melanic) în anul 2020, în Români
|
Anul |
|
Bărbaţi |
Femei |
Ambele sexe |
|
2008 |
|
274399 |
18862 |
46301 |
|
|
Sub 65 de ani |
12008 |
7277 |
19285 |
|
Peste 65 de ani |
15431 |
11585 |
27016 |
|
|
|
||||
|
2020 |
- |
29377 |
20540 |
49917 |
|
|
Sub 65 de ani- |
12755 |
7537 |
20292 |
|
Peste 65 de ani |
16622 |
13003 |
29625 |
|
Bibliografie
Oncologie generală, ed. II, 2012, L. Miron, M. Marinica
http://globocan.iarc.fr
